Ortopedia dziecięca
Do pobrania
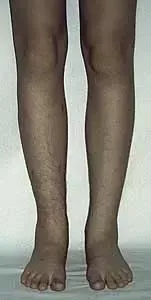
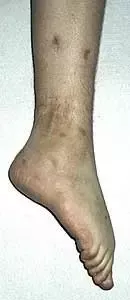
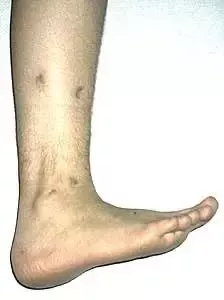
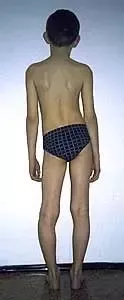
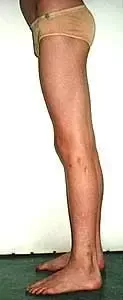
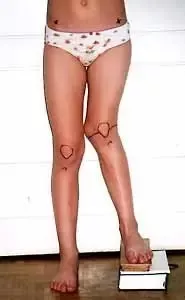
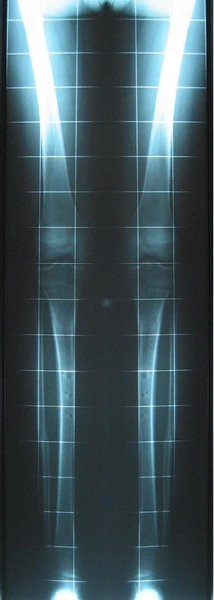
Nierówności kończyn dolnych
Nierówność kończyn dolnych
Nierówna długość kończyn dolnych dla wielu chorych stanowi jedynie problem kosmetyczny. W rzeczywistości jednak jest również istotnym problemem czynnościowym zaburzającym funkcję kończyn dolnych i mającym swoje skutki dla statyki i dynamiki całego ciała.
Rzeczywista nierówność kończyn może wynikać ze skrócenia jednej lub wydłużenia drugiej kończyny. U ponad 90% chorych przyczyną różnicy długości jest skrócenie kończyny. Do najczęstszych przyczyn skrócenia kończyny należą zmiany wrodzone (40%), następnie skutki urazów, zmiany rozwojowe i guzopodobne układu kostnego. Do zmian powodujących wydłużenie kończyny należą zmiany wrodzone i rozwojowe, zwłaszcza te, którym towarzyszą anomalie naczyniowe.
Nieleczona nierówność kończyn dolnych prowadzi do zachwiania równowagi w wielu odcinkach narządu ruchu. Skośne ustawienie miednicy powstaje już przy różnicy rzędu 1-2 cm i wywołuje dalsze skutki głównie w obrębie kręgosłupa oraz stawów biodrowych. Wyrównawcze, boczne skrzywienie kręgosłupa w odcinku lędźwiowym wywołuje wtórne zmiany w postaci deformacji kręgów oraz zmian zwyrodnieniowych, będących przyczyną dolegliwości bólowych. Zaburzenia biomechaniki stawów biodrowych (asymetria pokrycia głów kości udowych przez panewki, asymetria napięcia mięśni) powodują rozwój wczesnych zmian zwyrodnieniowych. Chód, w związku z naprzemiennym przenoszeniem ciężaru ciała na krótszą i dłuższą kończynę staje się nie tylko mało estetyczny, ale również związany z większym wydatkiem energetycznym.
Dobór odpowiedniej metody leczenia nierówności kończyn musi być uzależniony nie tylko od etiologii schorzenia, ale również od wieku, wielkości skrócenia spodziewanego po zakończeniu wzrostu, możliwości kompensacyjnych chorego oraz jego indywidualnych oczekiwań. Niewłaściwy dobór leczenia może spowodować dużo szkód poprzez zachwianie delikatnymi mechanizmami kompensacyjnymi oraz narażenie na ryzyko powikłań.
W leczeniu nierówności kończyn ma zastosowanie wiele metod, począwszy od wkładek wyrównujących czy zaopatrzenia protezowego, poprzez zabiegi skracające kończynę, do wydłużeń kończyn. Każda z tych metod ma swoje wskazania, przy czym niejednokrotnie metody te mogą być stosowane zamiennie w zależności od preferencji chorego a przy leczeniu dużych skróceń mogą się wzajemnie uzupełniać. Doboru odpowiedniej metody leczenia należy dokonywać indywidualnie w zależności od różnie sformułowanych celów leczenia. Istotną wskazówką w wyborze metody leczenia jest dążenie do skierowania działania leczniczego na kończynę objętą patologią, a więc w nierównościach związanych z przerostem kończyny preferowane jest skrócenie kończyny dłuższej, a z niedorozwojem lub zahamowaniem wzrostu, co jest znacznie częstsze – wydłużenie kończyny krótszej.
Leczenie nierówności kończyn poprzez skrócenie kończyny dłuższej jest dobrą metodą dla niewielkich nierówności występujących w okresie wzrostu dziecka (epifizjodeza) lub w okresie późniejszym (skrócenie jednoczasowe). Zasadniczą wadą metody jest zmniejszenie wzrostu chorego, co jest szczególnie istotne u osób u których przewiduje się lub stwierdza niski wzrost.
Jako wskazanie do leczenia operacyjnego poprzez wydłużenie kończyny przyjmuje się skrócenie powyżej 3 cm, przy czym granica ta może ulec obniżeniu przy współistnieniu wymagających leczenia deformacji osiowych kończyny. Podjęcie leczenia operacyjnego musi być również uzasadnione realnością postawionych celów. Po zakończeniu leczenia ostateczna różnica długości kończyn nie powinna przekraczać 2 – 3 cm, co daje możliwość rezygnacji z zaopatrzenia ortopedycznego.
Przeciwwskazaniem do wydłużenia kończyny jest znaczne uszkodzenie stawu, jego niestabilność lub zwichnięcie, zaburzenia czucia i spastyczność kończyny, upośledzenie umysłowe uniemożliwiające współpracę chorego w czasie leczenia. Jako przeciwwskazanie należy również traktować sytuacje, w których nawet po wieloetapowym leczeniu nadal pozostałoby istotne skrócenie wymagające stosowania zaopatrzenia ortopedycznego.
Technikę operacyjnego wydłużenia kończyny przedstawił jako pierwszy w 1905 Alessandro Codivilla. Zastosowanie pierwszego stabilizatora zewnętrznego do wydłużania kończyny opisał Ombredanne w 1913. Od tego czasu powstało wiele technik wydłużania opartych na osteotomii i stabilizacji zewnętrznej. Technikę opartą na powolnym rozciąganiu kości opisał jako pierwszy w 1921 Putti. Kolejne metody stopniowo ewoluowały w kierunku coraz wolniejszej dystrakcji. Abbott w 1927 wprowadził 7-10 dniowe opóźnienie rozpoczęcia dystrakcji w stosunku do osteotomii wykonanej z zachowaniem okostnej.
Przełomem w rozwoju technik wydłużania kości było opracowanie w 1951 r przez profesora Gawriła Ilizarowa z Kurganu na Syberii zasad osteogenezy dystrakcyjnej, która w odróżnieniu od dotychczasowych technik nie wymagała uzupełniania ubytku kostnego przeszczepami kostnymi. Metoda ta jednak przez długie lata pozostawała znana tylko w kraju jej powstania. W latach 70-tych i 80-tych jedną z najbardziej popularnych metod była technika Wagnera opisana w 1971. Polegała ona na otwartym przecięciu kości w obrębie trzonu, uwolnieniu tkanek miękkich mogących stanowić opór w czasie dystrakcji (okostna, powięź) oraz zastosowaniu monolateralnego dystraktora konstrukcji autora. Aparat ten zapewniał bardzo dobrą stabilność, co w połączeniu z jego małymi rozmiarami ułatwiało choremu swobodne poruszanie się w czasie leczenia. Wadą metody było ograniczenie możliwości wydłużenia kończyny do 7 cm, konieczność wieloetapowego leczenia, brak możliwości obciążania po wprowadzeniu przeszczepów do czasu ich wgojenia oraz duża liczba powikłań. Technikę rozciągania kostniny (“callotasis”) opisał w 1987 DeBastiani, wykorzystując doświadczenia Ilizarowa lecz stosując otwartą osteotomię i aparat monolateralny typu Orthofix.
Metoda Ilizarowa swój rozkwit przeżyła w chwili szerokiego jej rozpropagowania i udoskonalenia przez autorów z Europy (Monticelli, Spinelli, Dal Monte, Cataneo, Caton, Glorion) oraz USA (Paley, Herzenberg) i jest obecnie najczęściej stosowaną techniką wydłużeń kończyn. Obecny rozwój metod wydłużania polega głównie na stałym udoskonalaniu aparatów dystrakcyjnych, zarówno pierścieniowych jak i monolateralnych. Powstały również aparaty hybrydowe, łączące zalety obu poprzednich, jednak wszystkie współczesne metody wydłużania kończyn opierają się na zasadach opracowanej przez Ilizarowa osteogenezy dystrakcyjnej.
Metoda Ilizarowa znajduje zastosowanie w leczeniu deformacji kończyn zarówno górnych jak i dolnych. Wskazaniem do leczenia są wrodzone i nabyte zaburzenia osiowe kończyn, szczególnie przy współistnieniu skrócenia kończyny, ponieważ metoda Ilizarowa pozwala na jednoczesną korekcję deformacji osiowej jak i skrócenia kończyny. Najczęstszą przyczyną zaburzeń osiowych u dzieci są pourazowe i pozapalne uszkodzenia chrząstek wzrostowych, zwłaszcza zlokalizowanych w okolicy stawu kolanowego.
Metoda Ilizarowa pozostaje jedyną metodą wydłużania kości, jednak nieustannie doskonalone są narzędzia służące rozciąganiu kości.
Klasyczne, pierścieniowe aparaty Ilizarowa nadal są stosowane i w wielu przypadkach niezastąpione. W wielopłaszczyznowych korekcjach osiowych bardzo dobrze sprawdzają się pierścieniowe aparaty heksapodalne (TSF, iFixation, Smart Correction i inne). Są one nieco mniejsze, a dzięki wspomaganiu komputerowemu znacznie łatwiejsze w prowadzeniu korekcji deformacji. Nowa generacja zawiasowych aparatów monolateralnych umożliwia jednoczesną stabilizację zagrożonych zwichnięciem stawów sąsiadujących z wydłużanym segmentem (np. aparaty MRS). Techniką, która pozwala na znaczne skrócenie czasu noszenia zewnętrznego aparatu dystrakcyjnego jest technika wydłużania ponad gwoździem (LON – lengthening over the nail), w której w czasie pierwotnej operacji implantuje się jednocześnie monolateralny dystraktor zewnętrzny oraz klasyczny gwóźdź śródszpikowy. Po zakończeniu okresu dystrakcyjnego, bez oczekiwania na przebudowę regeneratu zdejmuje się stabilizator zewnętrzny a regenerat zabezpiecza poprzez zaryglowanie gwoździa śródszpikowego. Najnowszym trendem rozwoju technik wydłużania kości jest zastosowanie samorosnących gwoździ śródszpikowych, w których rozciąganie kości jest realizowane przez sterowany zewnętrznie siłownik zlokalizowany wewnątrz gwoździa. Wprawdzie jest to znacznie droższa metoda, to uwalnia ona całkowicie pacjenta od zastosowania jakiegokolwiek aparatu zewnętrznego.
Wady nabyte kończyn
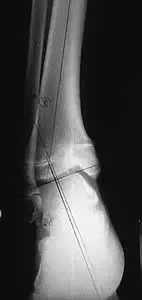
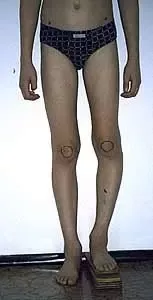
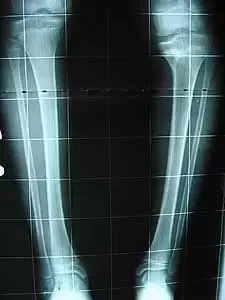
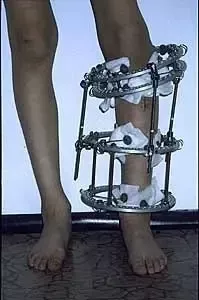
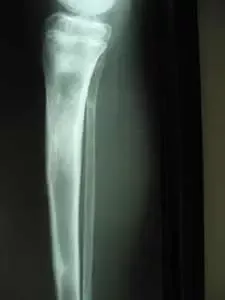
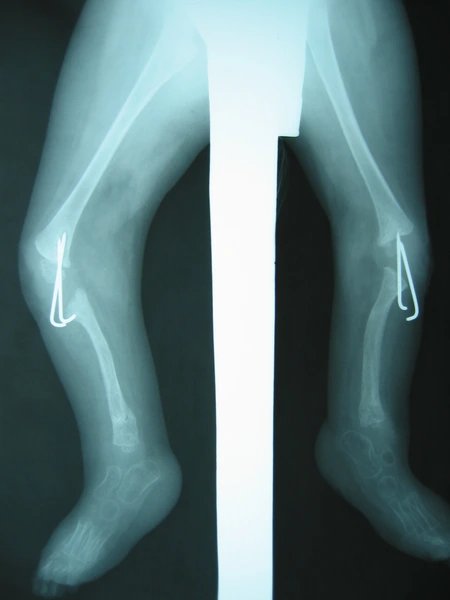
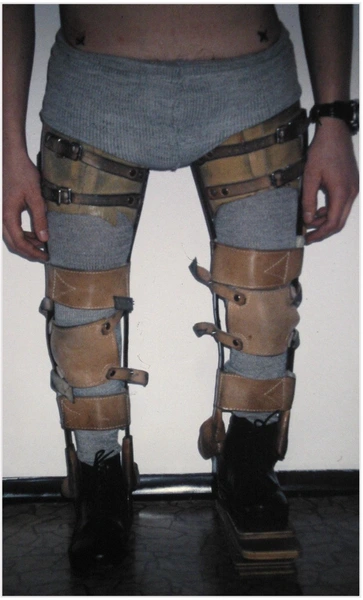
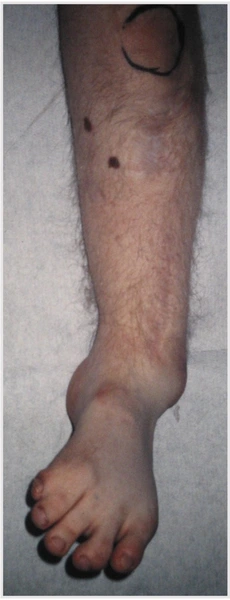
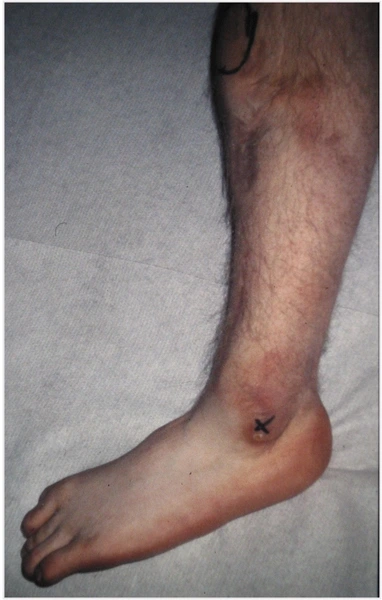
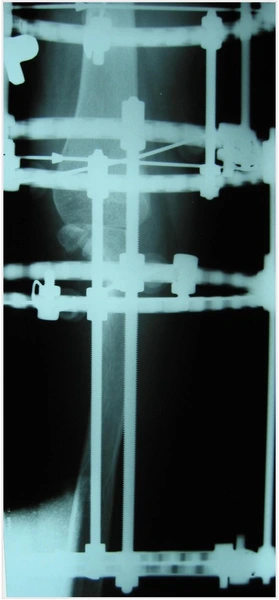
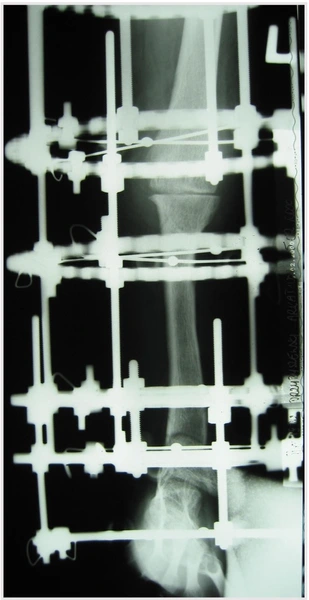
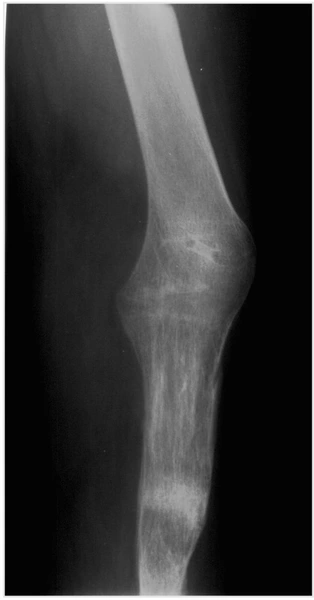
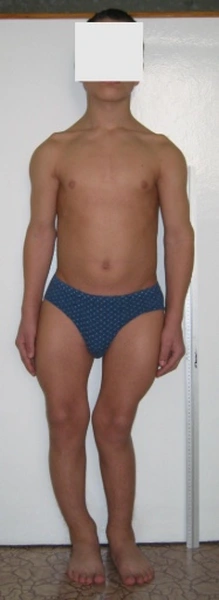
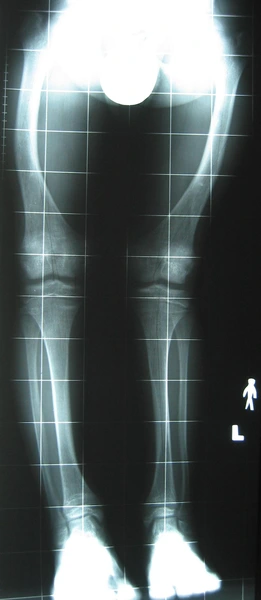
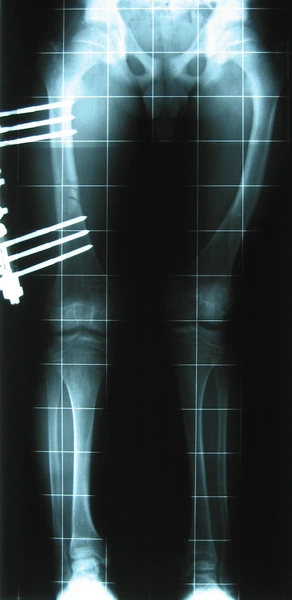
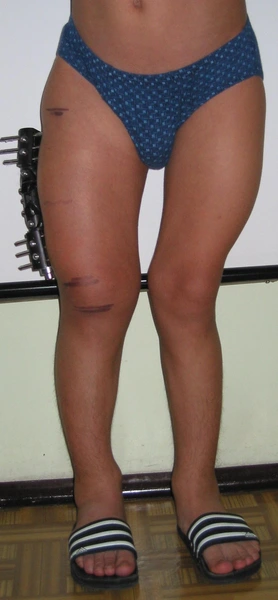
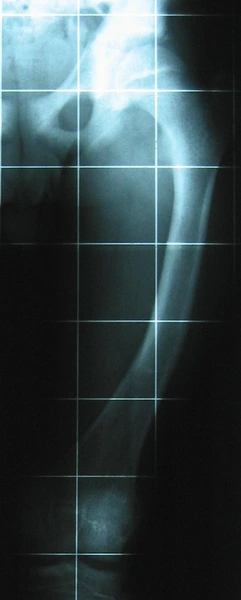
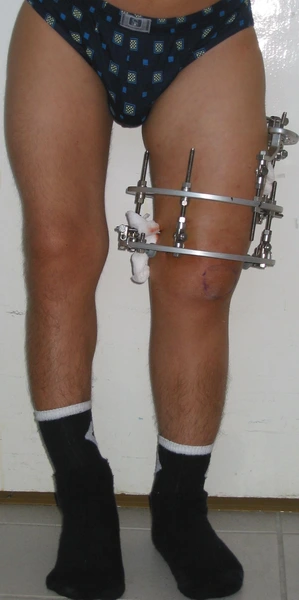
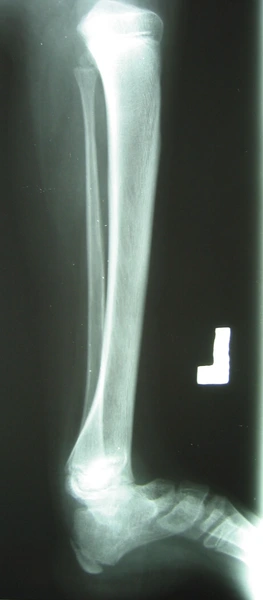
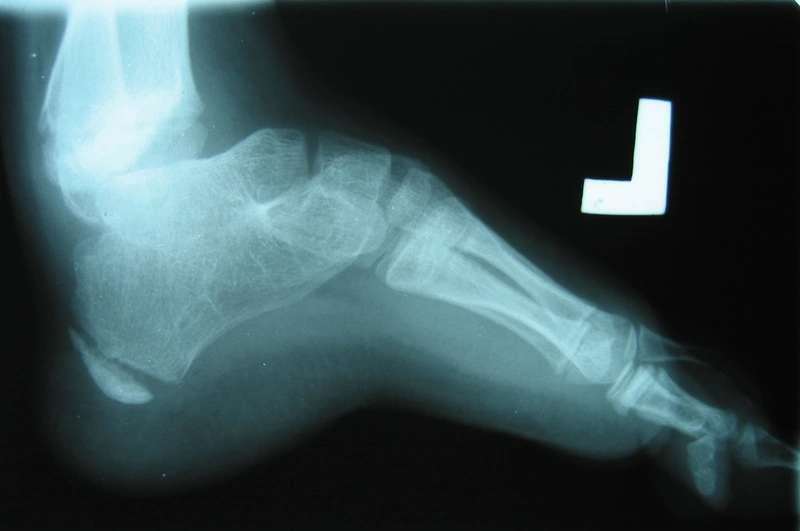
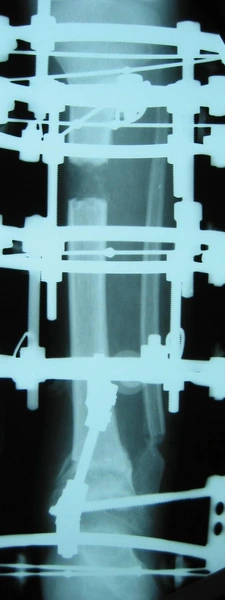
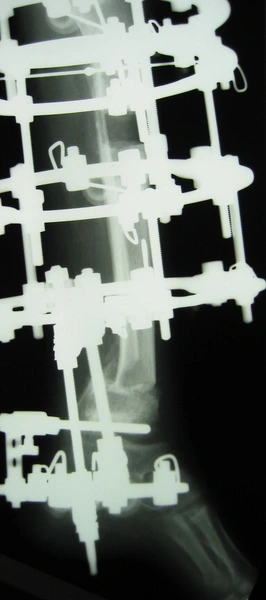
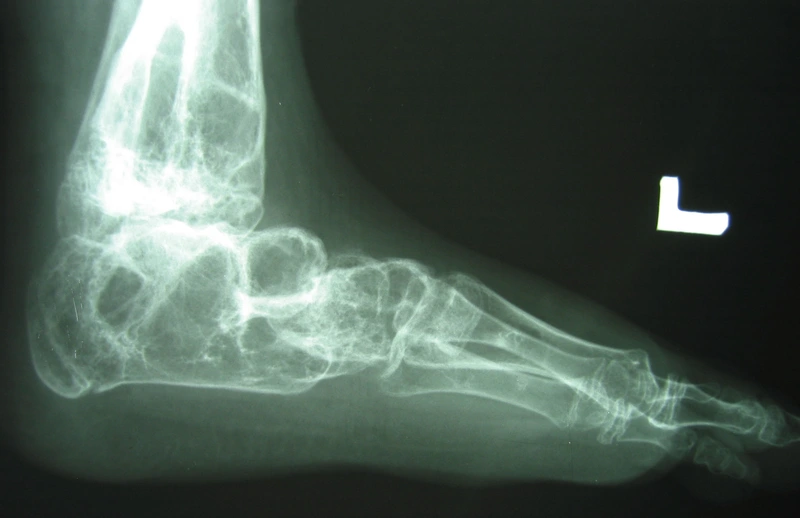
Chłopiec 15-letni ze zniekształceniem szpotawym stawu skokowo – goleniowego 30° w następstwie urazu. Relatywne skrócenie kości piszczelowej w stosunku do kości strzałkowej 2,5 cm. Po założeniu aparatu Illizarowa i osteotomii nadkostkowej kości piszczelowej
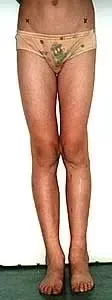
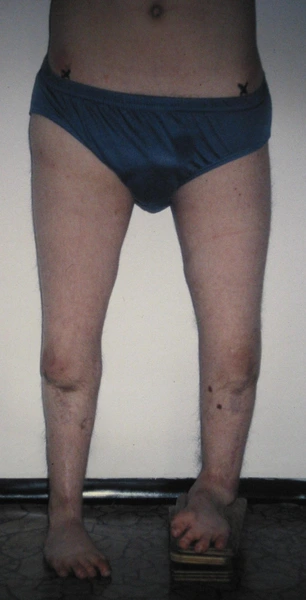
Po korekcji i wydłużeniu. Wynik końcowy 8 miesięcy po zdjęciu aparatu. Korekcja zniekształcenia i przywrócenie prawidłowych relacji pomiędzy kością piszczelową i strzałkową. Pełen zakres ruchów stopy po zakończeniu leczenia
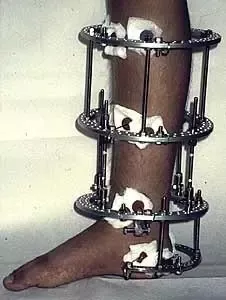
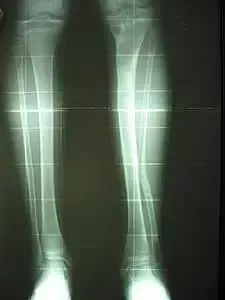
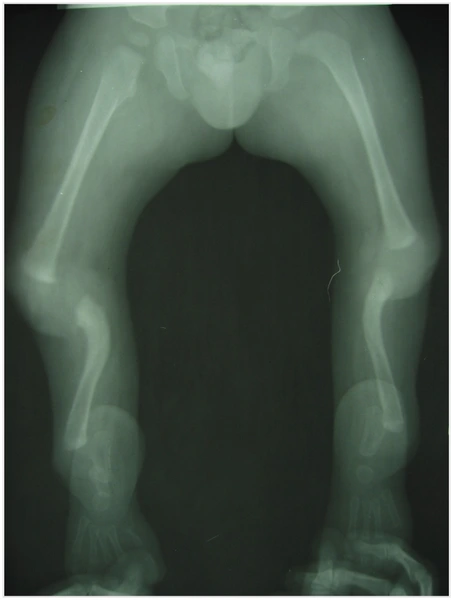
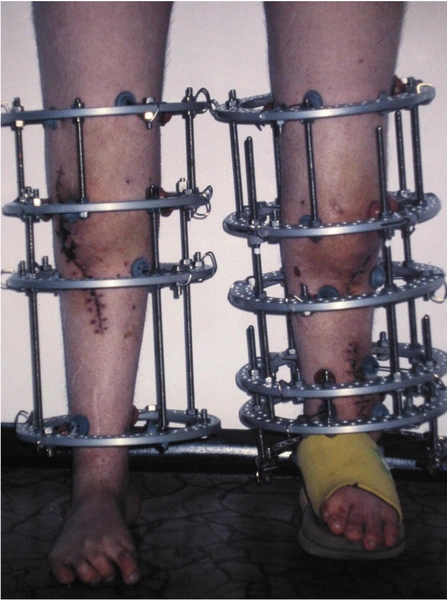
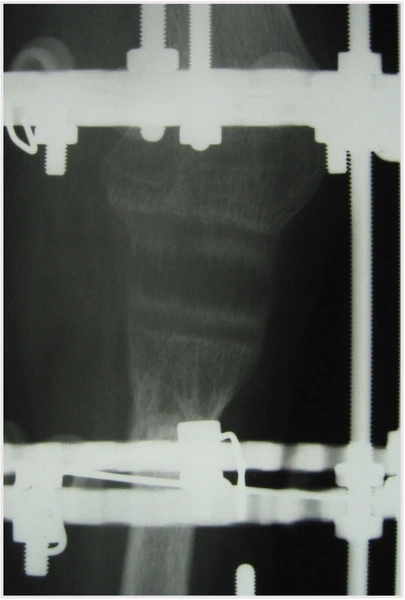
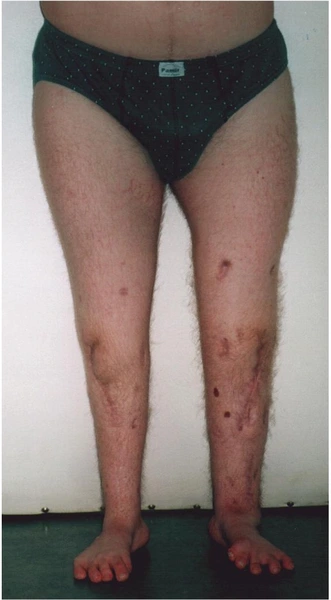
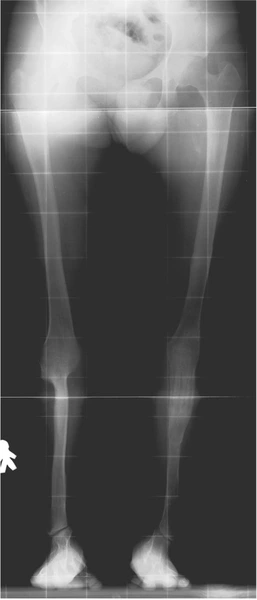
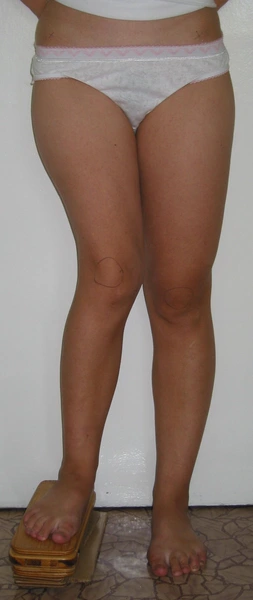
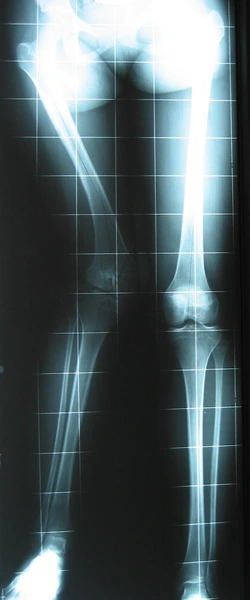
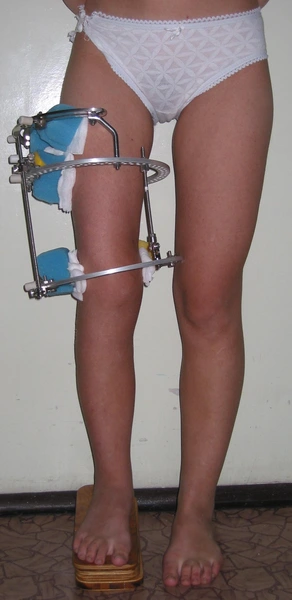
Dziewczynka 11 letnia ze skróceniem uda 9 cm z koślawością kolana 30° w następstwie przebytego ropnego zapalenia stawu kolanowego w okresie noworodkowym.
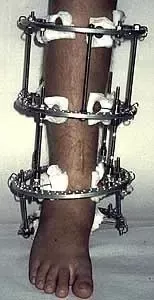
W trakcie korekcji i wydłużenia kości udowej aparatem Ilizarowa
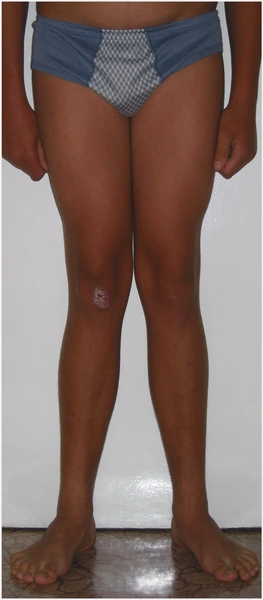
Wynik po zdjęciu aparatu – korekcja zniekształcenia i wyrównanie długości kończyn dolnycha
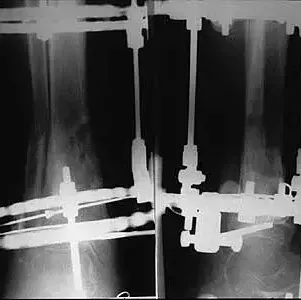
W trakcie leczenia metodą Ilizarowa
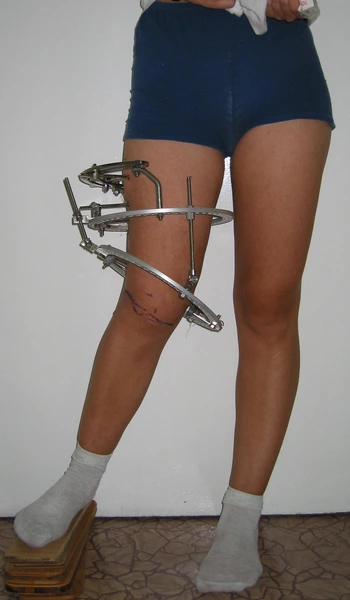
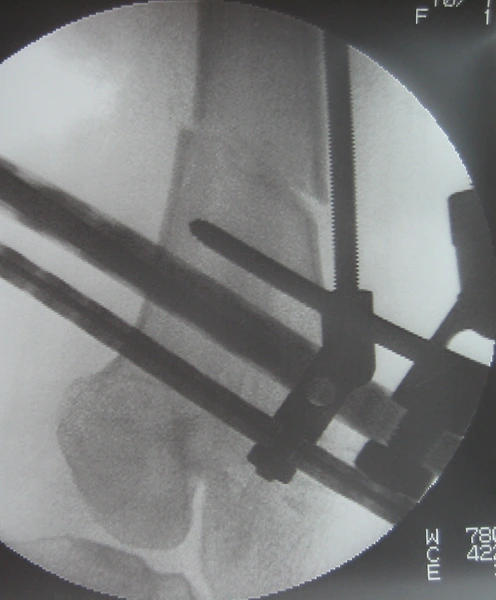
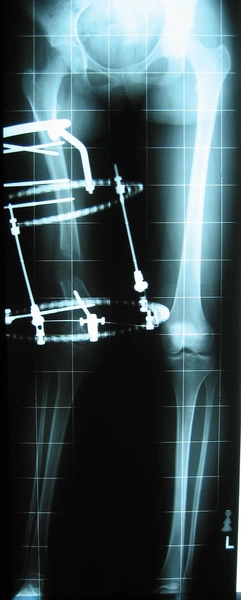
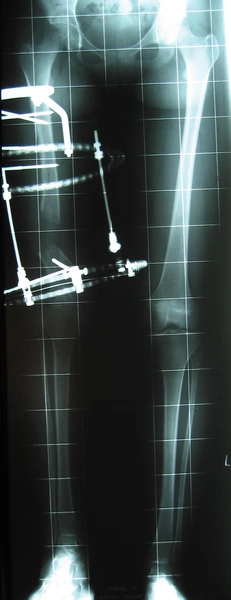
KKD: osteotomia podskórna kości piszczelowej – korekcja jednoczasowa 10°
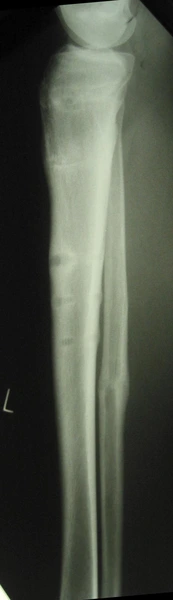
Wady wrodzone kończyn

Obraz kliniczny
- Przodozagięcie i skrócenie piszczeli
- Skrócenie lub brak kości strzałkowej
- Koślawość kolana
- Niestabilność kolana (deficyty więzadłowe)
- Skrócenie uda
- Stopa końsko-koślawa
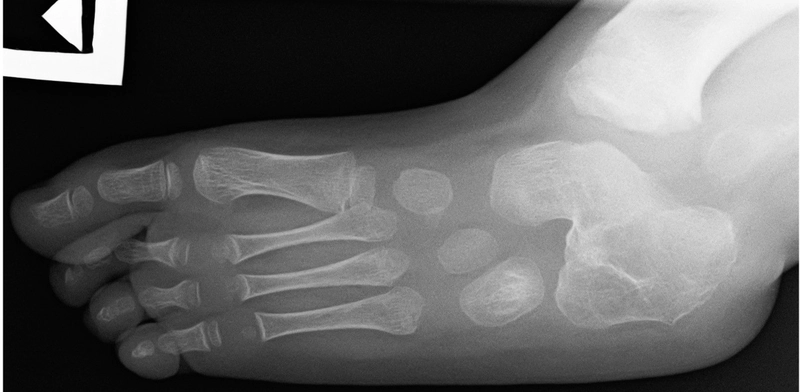
- Ubytki promieni stopy (palców)
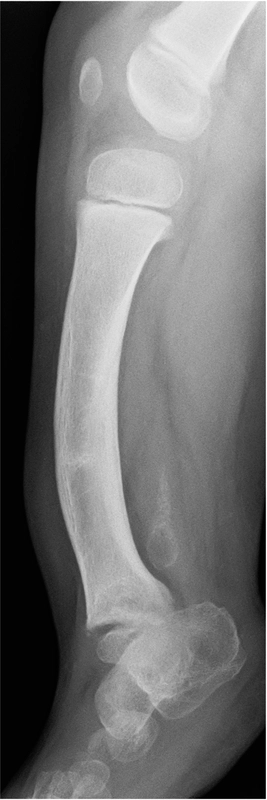
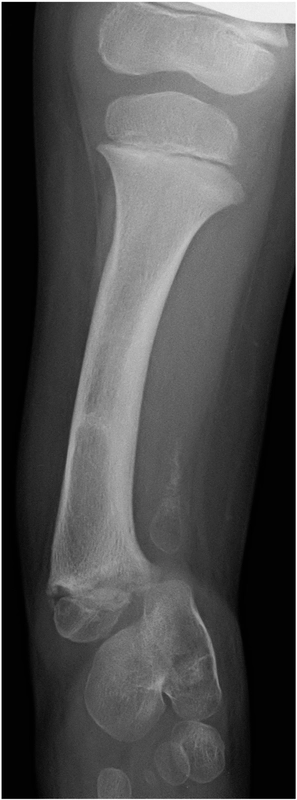
Pierwszy etap leczenia
– operacja rekonstrukcyjna „przygotowująca” (”preparatory surgery”)
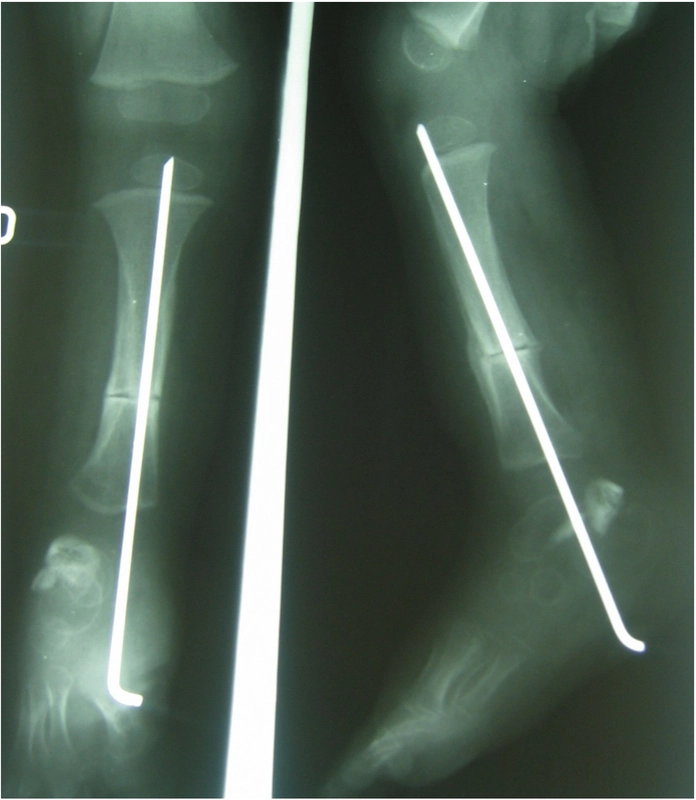
3 rok życia pierwsze wydłużenie goleni
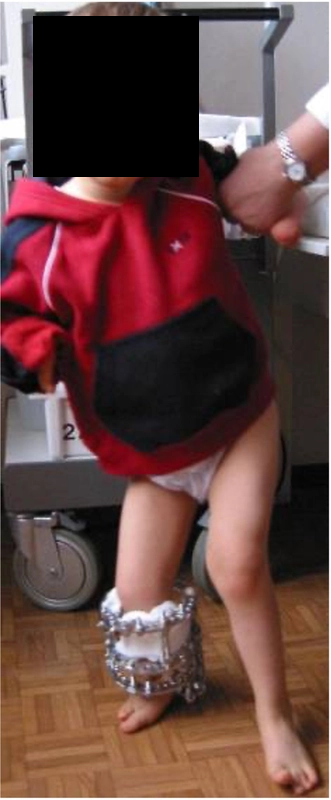
2,5 lat po pierwszym wydłużeniu – nawrót koślawości
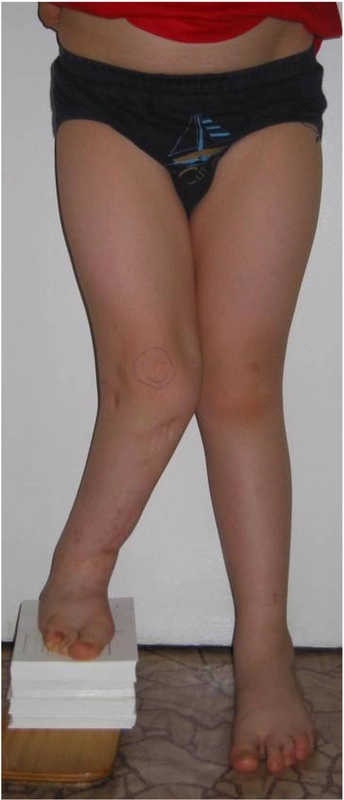
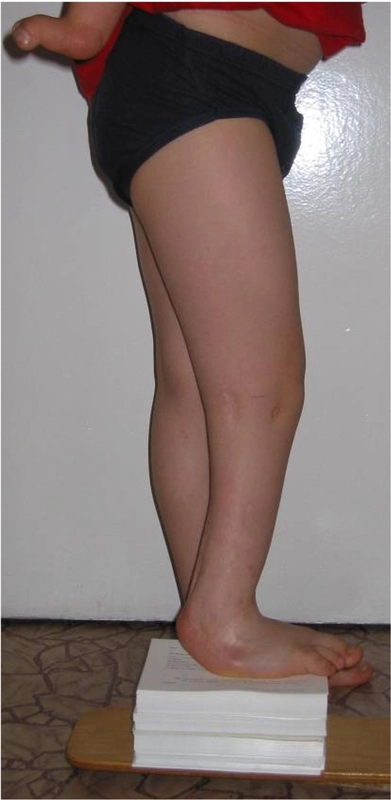
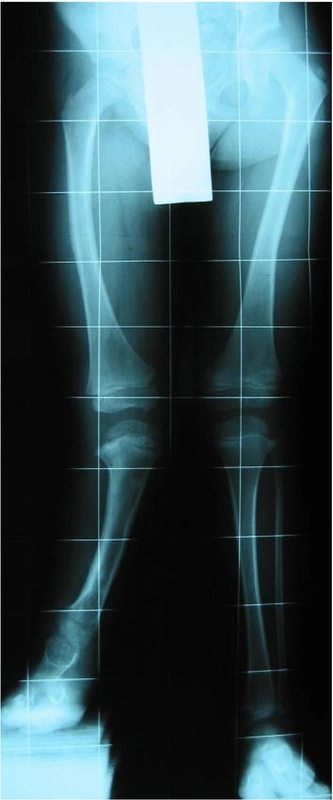
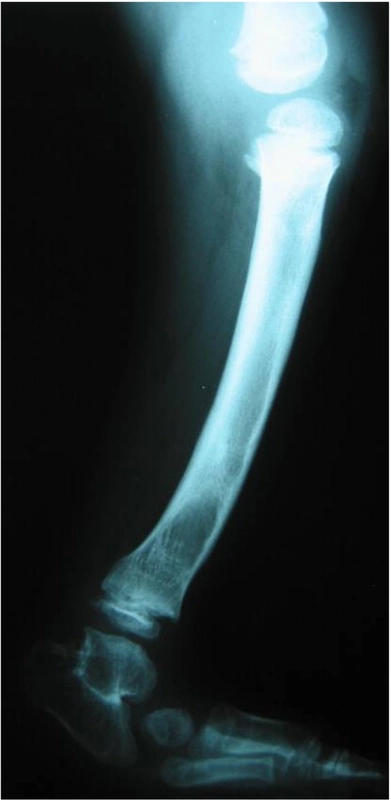
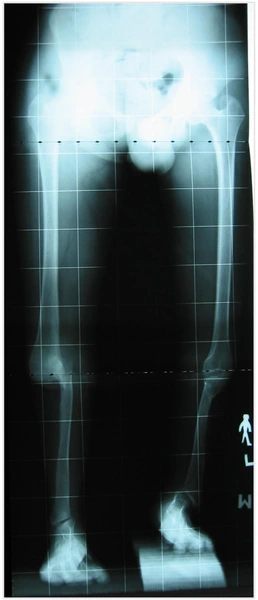
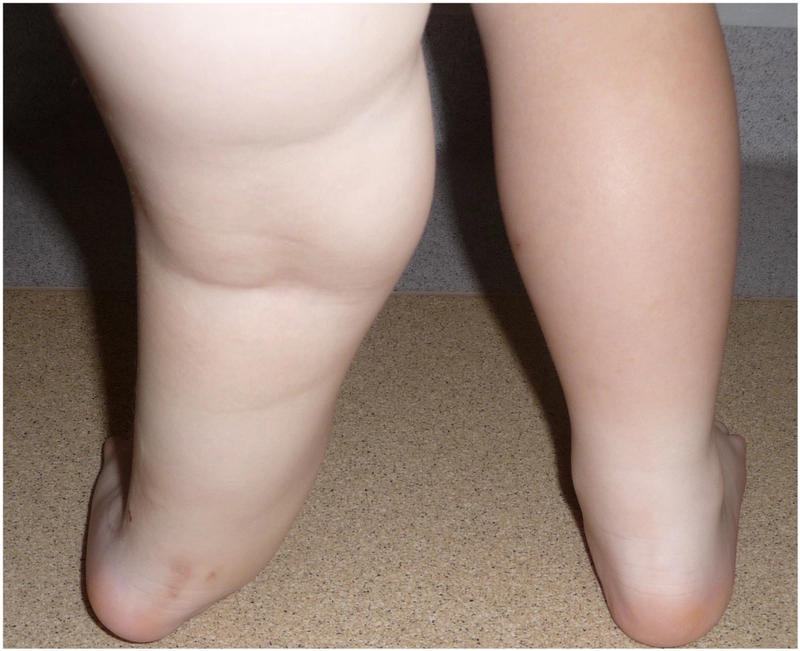
Wiek pacjentki 7lat, skrócenie kończyny o 8cm
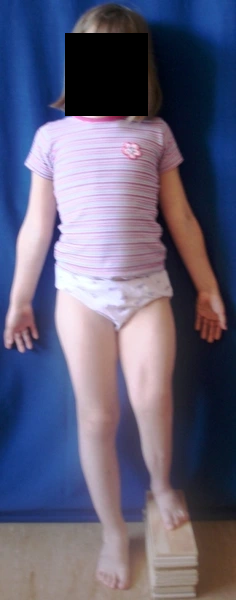
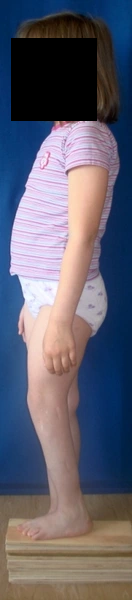
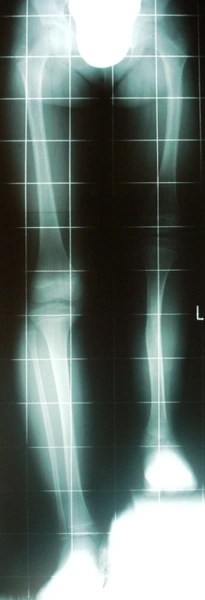
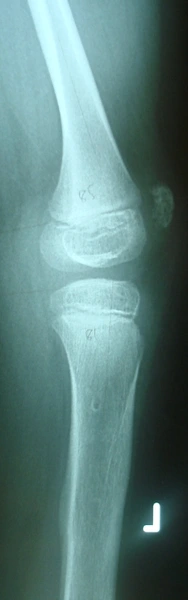
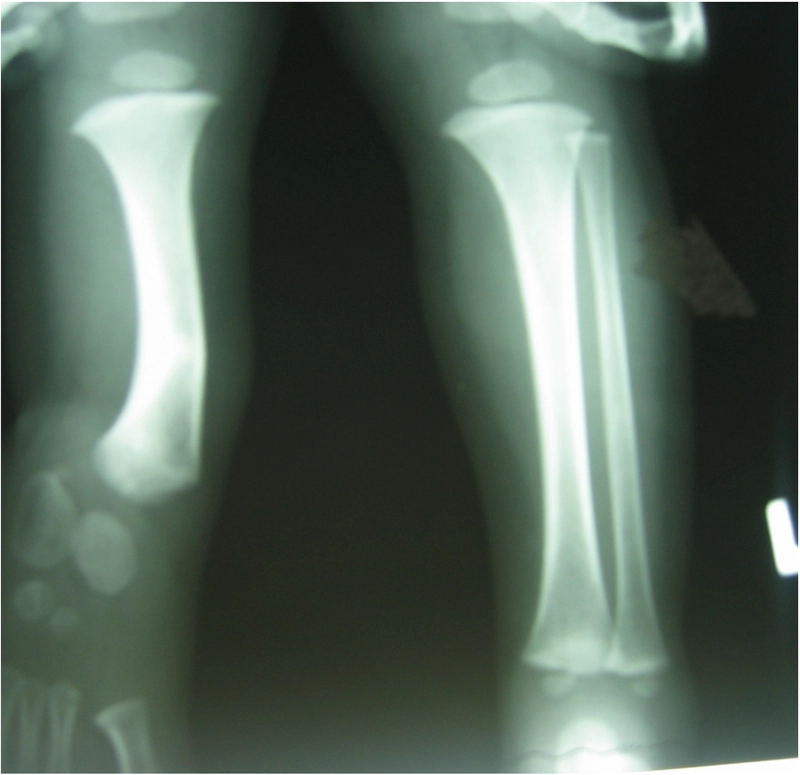
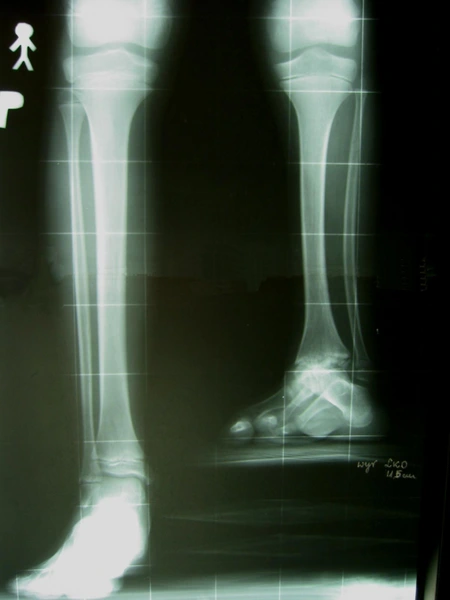
Wrodzone skrócenie i deformacja podudzia (hemimelia strzałkowa) – 11 lat - skrócenie lewej kończyny dolnej - 8cm
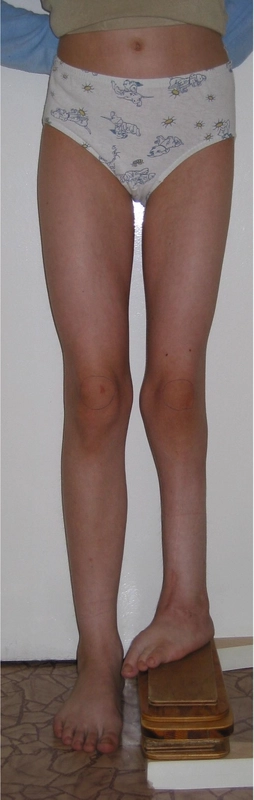

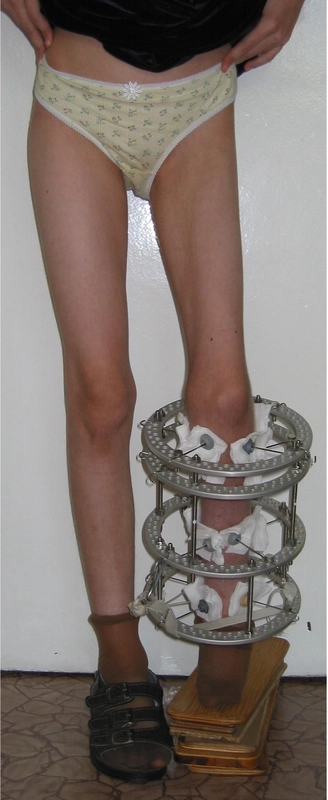
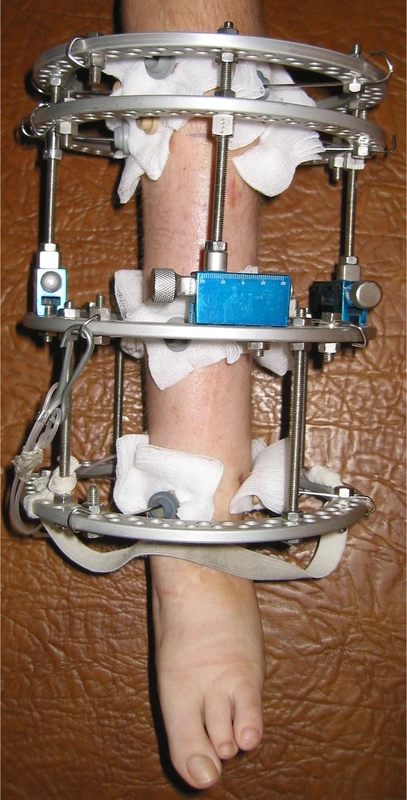
Wrodzone skrócenie i deformacja podudzia (hemimelia strzałkowa) – 11 lat - skrócenie lewej kończyny dolnej - 8cm
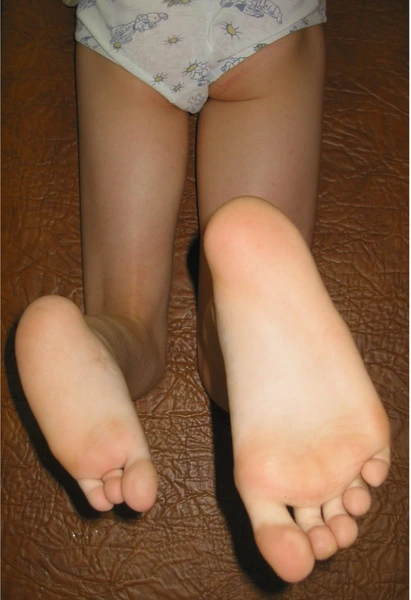



I etap leczenia
- osteotomia nadkostkowa (korekcja koślawości i ustawienia piętowego stępu)
- osteotomia dystrakcyjna w przynasadzie bliższej piszczeli
II etap leczenia
- resekcja stawu Choparta - korekcja equinus anterior
- dystrakcja miejsca resekcji (artrodeza dystrakcyjna)


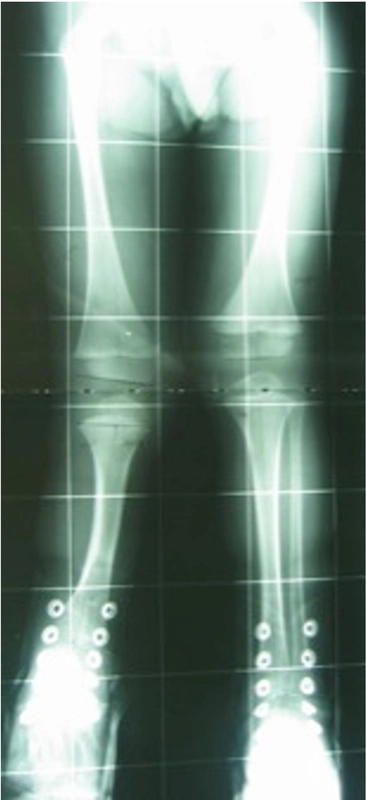
Wynik - korekcja zniekształcenia i wydłużenie stopy 4,5cm, jednoczesne wydłużenie goleni 9cm
- Kolano
- Koślawość
- Przykurcz zgięciowy
- Hypoplastyczna podwichnięta/zwichnięta rzepka
- Niestabilność przednio-tylna, rotacyjna (brak ACL, PCL)
- Skrócenie mięśni Hamstringów
- Aplazja strzałki +/-
- Stopa
- Końsko-koślawa
- Kostka boczna powyżej przyśrodkowej
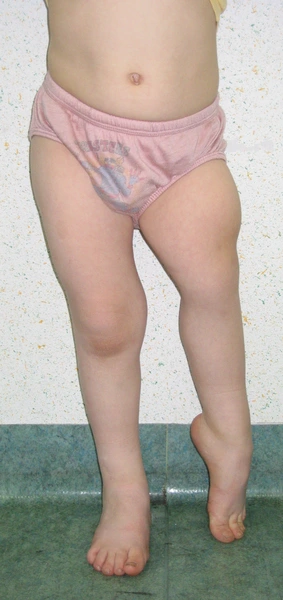
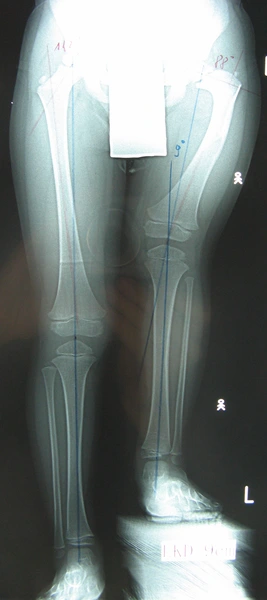
Wrodzone skrócenie uda może współistnieć z innymi wadami ubytkowymi.
- 15% obustronnie
- dodatkowa wada - aplacja strzałki (45-75%)
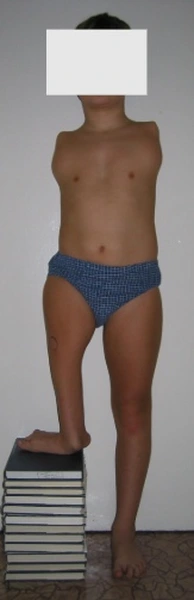
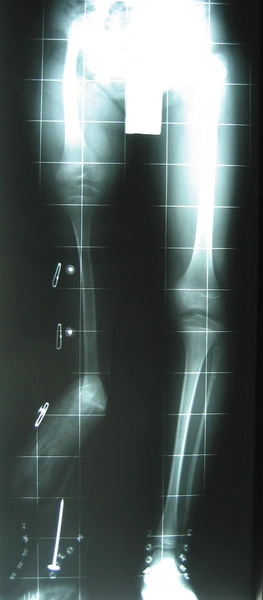
W ciężkich wadach brak możliwości leczenia rekonstrukcyjnego
Leczenie poprzez zastosowanie orto-protez
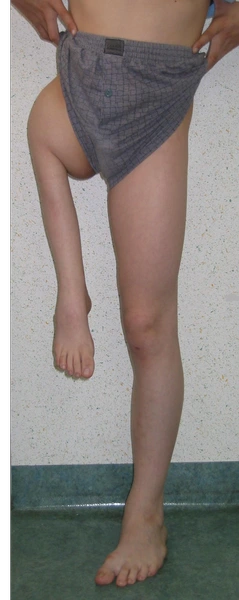
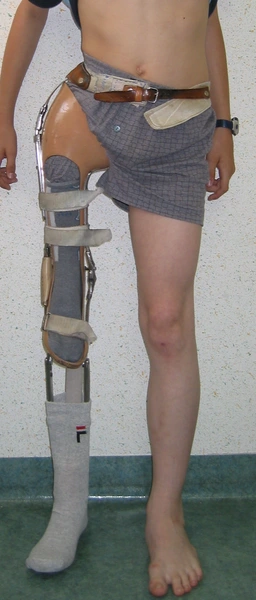
Bardzo rzadko występująca wada 1 : 1 000 000
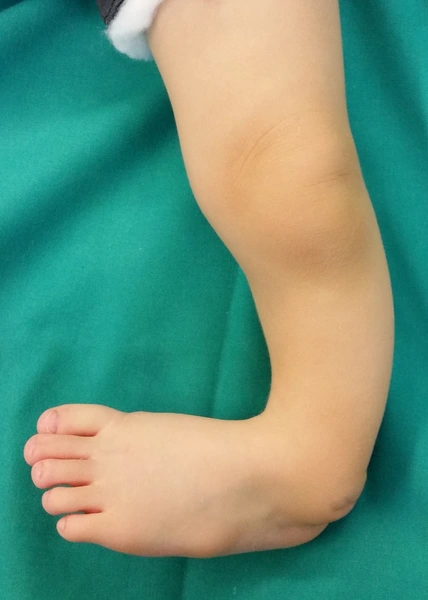
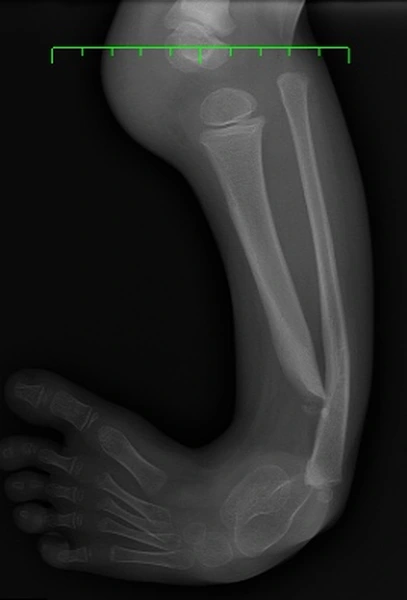
Częściowy lub całkowity ubytek kości piszczelowej.
Defekt tkanek miękkich, stawów i kości
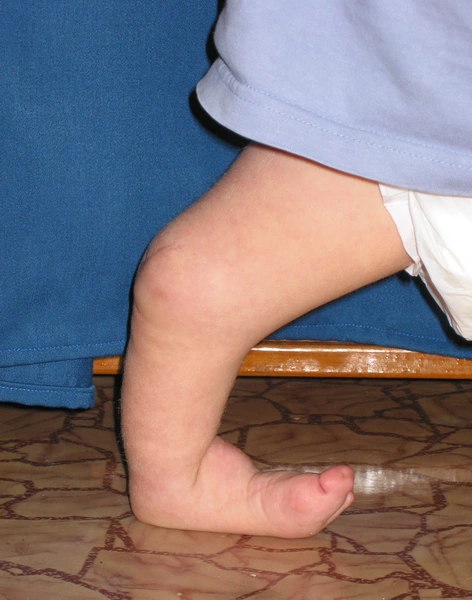
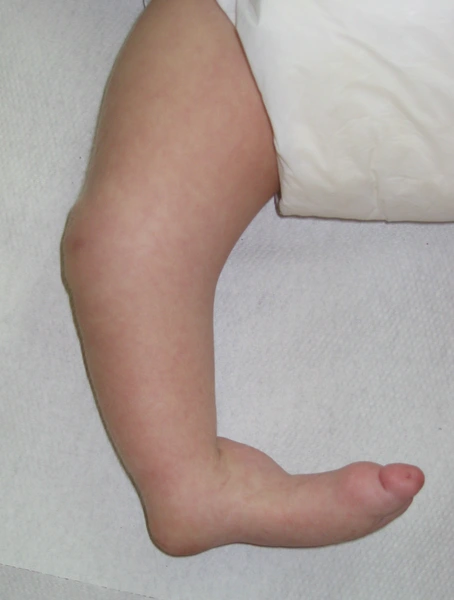
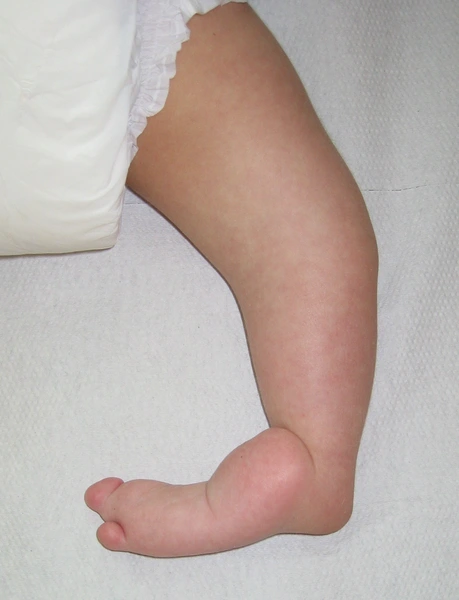
Choroby układowe
Deformacja przeprostna kolana prawego - 20°
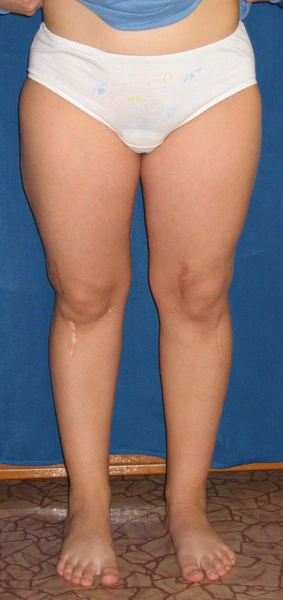
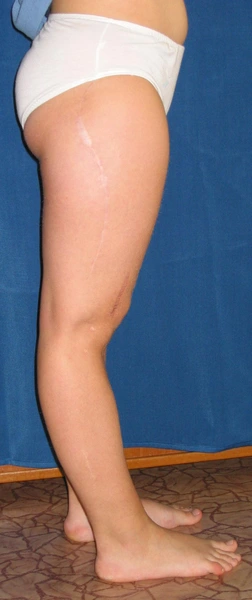
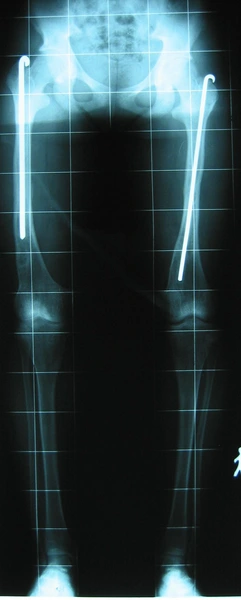
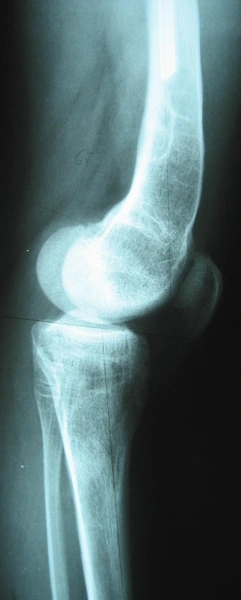
Korekcja osi ze stabilizacją aparatem monolateralnym

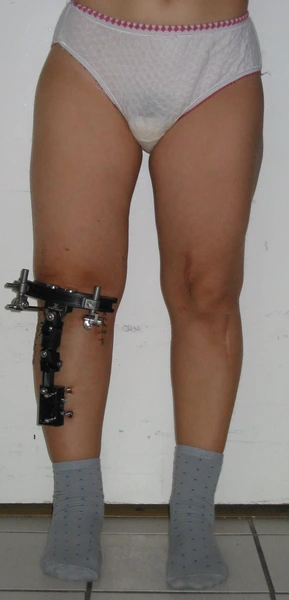
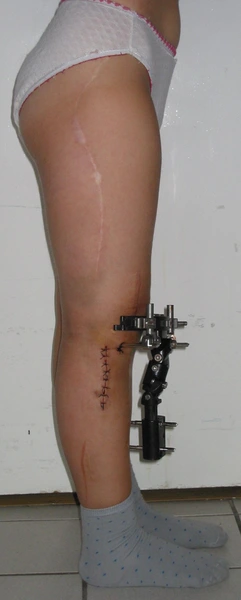

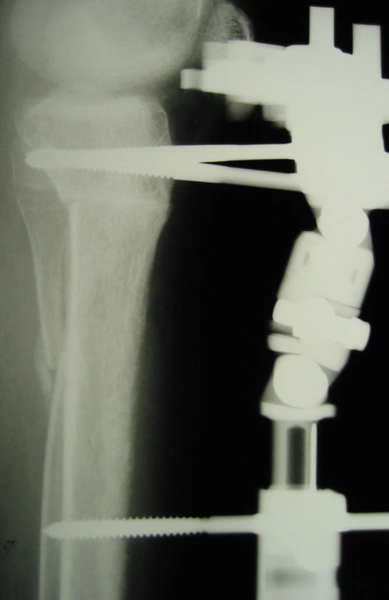
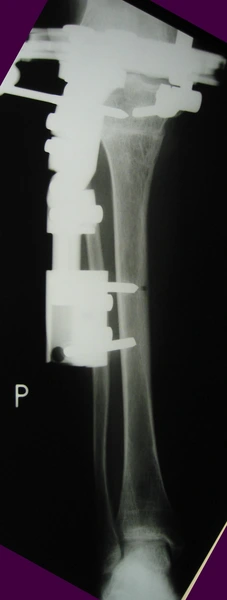
Wynik leczenia aparatem monolateralnym
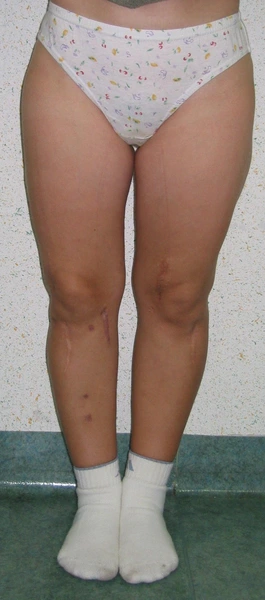
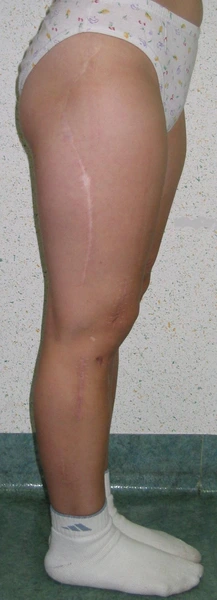
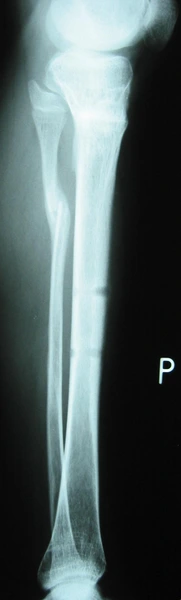
Wielopoziomowe deformacje osiowe kończyn dolnych w dysplazji kostnej
Zaburzenia wzrostu
Strategia leczenia wydłużeniem krzyżowym – każdy segment o 9 cm
Przyrost wzrostu - 18 cm
1 zdjęcie: przed leczeniem - wzrost 117 cm
2 zdjęcie: w trakcie 1 etapu
3 i 4 zdjęcie: po 1 etapie
5 zdjęcie: po leczenie wynik dwóch etapów - wzrost 135 cm

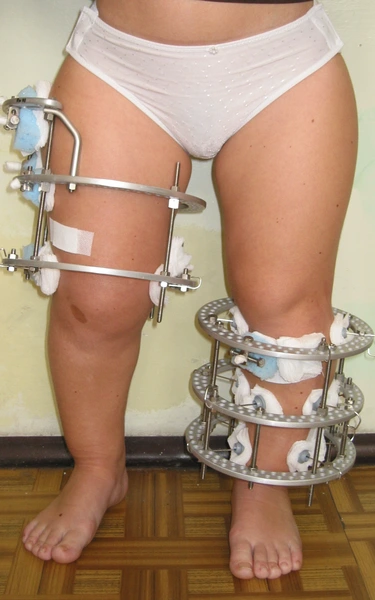
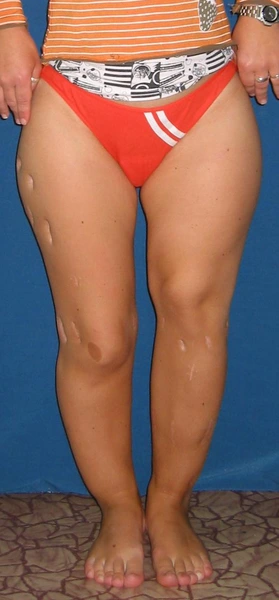
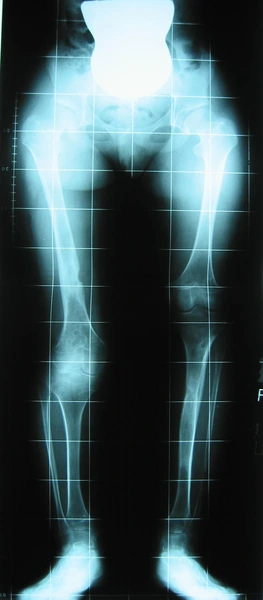
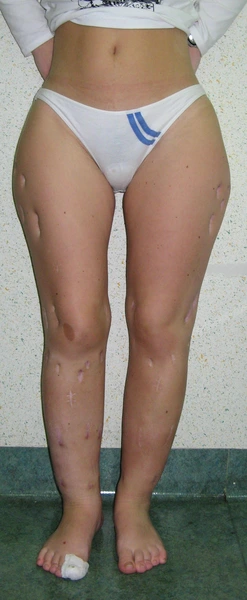
Niedobór wzrostu strategia leczenia symetryczna (pozioma)

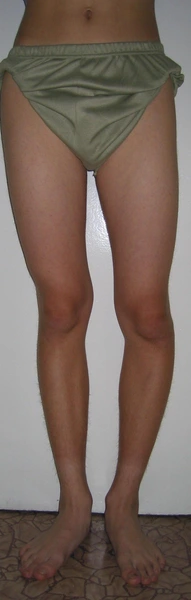
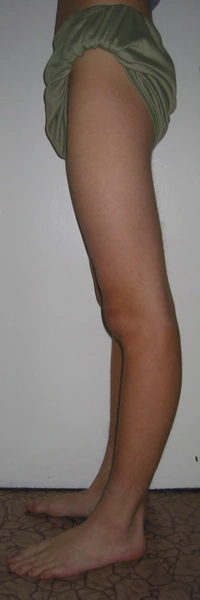
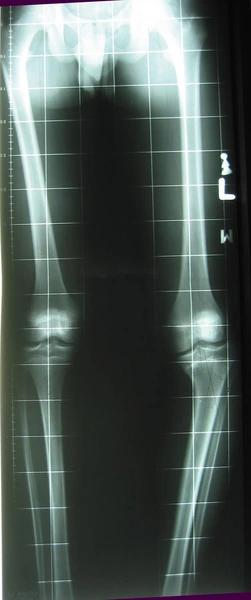
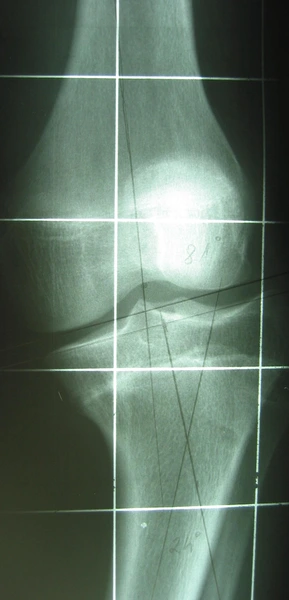
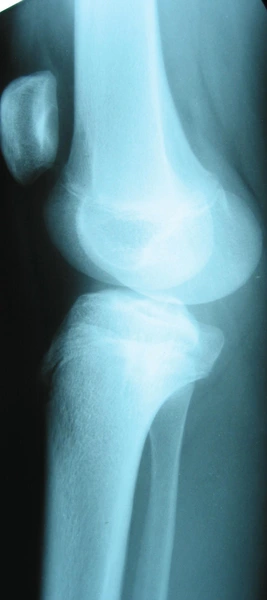
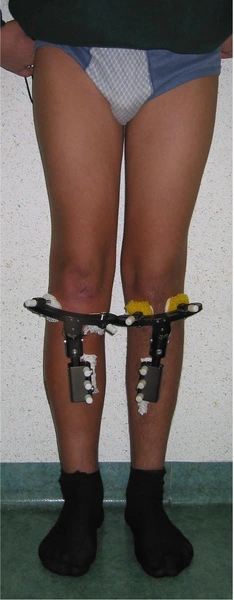
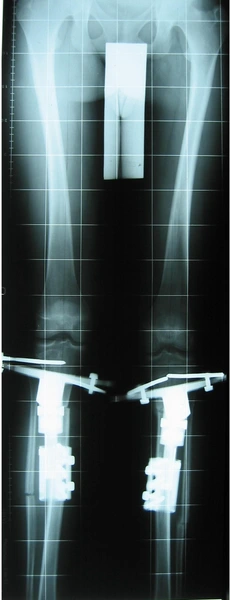
Dwupoziomowa korekcja osi: koślawości uda i szpotawości goleni ze stabilizacją stabilizatorami monlateralnymi
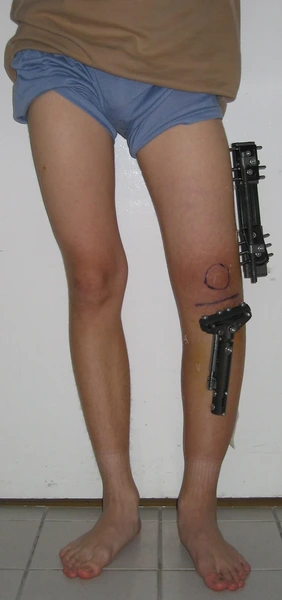
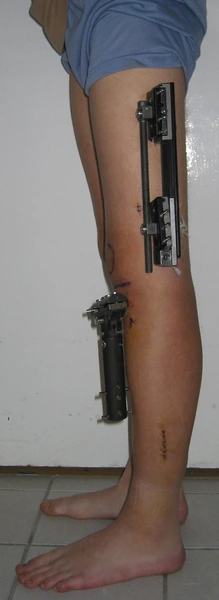
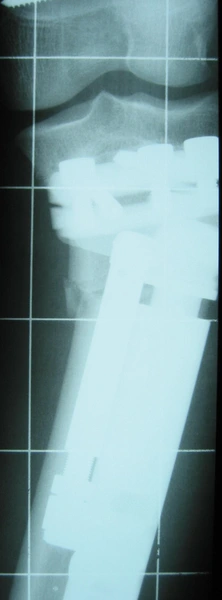
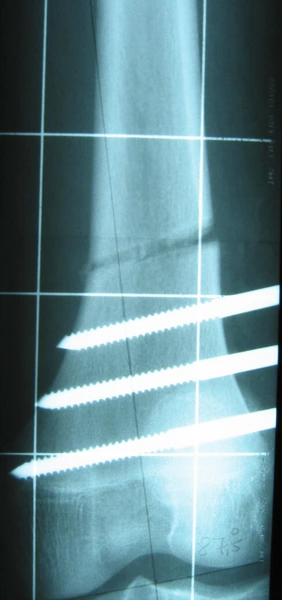
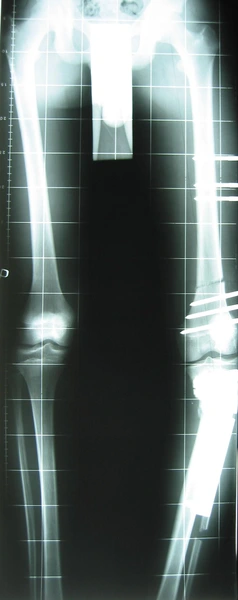
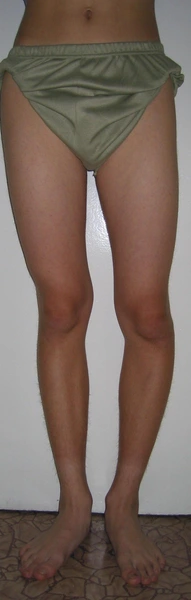
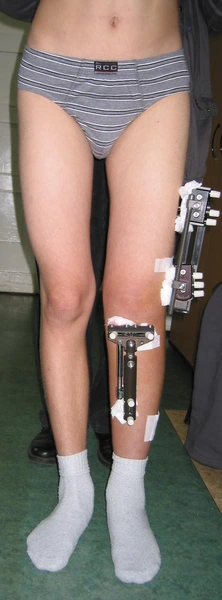
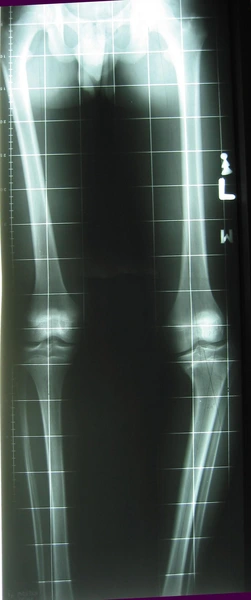
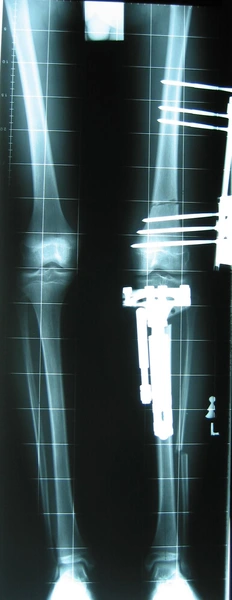
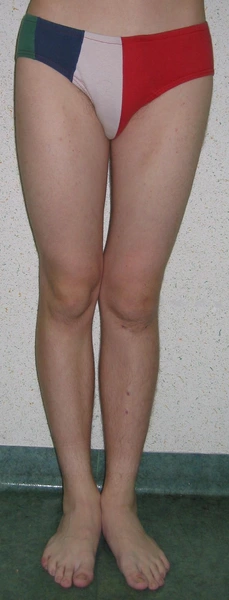
Chondroektodermalna dysplazja kostna

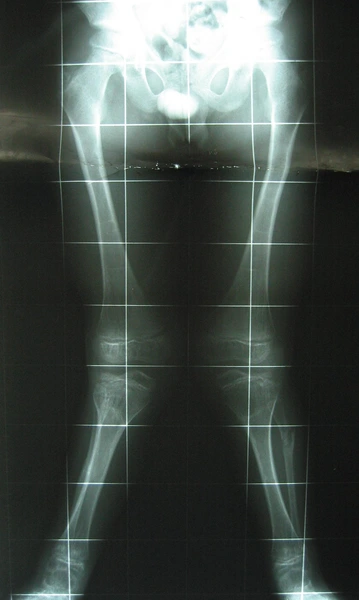
Leczenie metodą dystrakcyjną Ilizarowa – korekcja osi ze zwiększeniem wzrostu

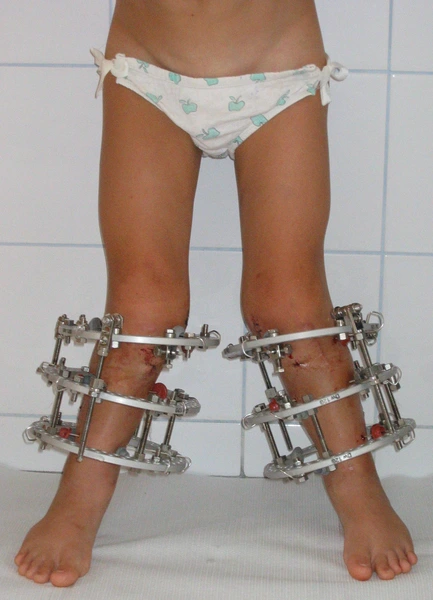
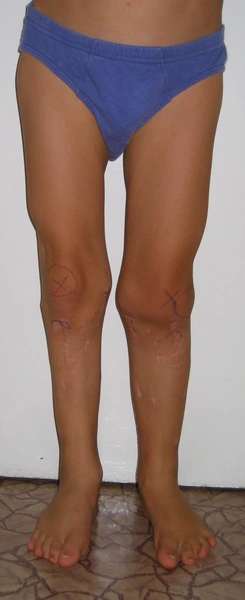
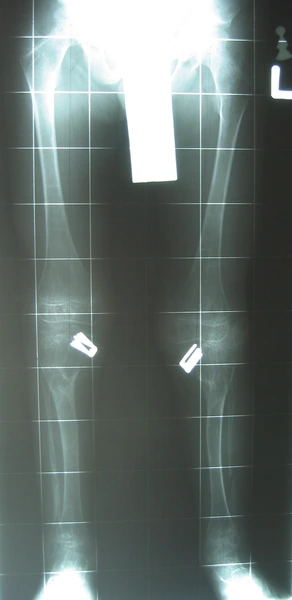
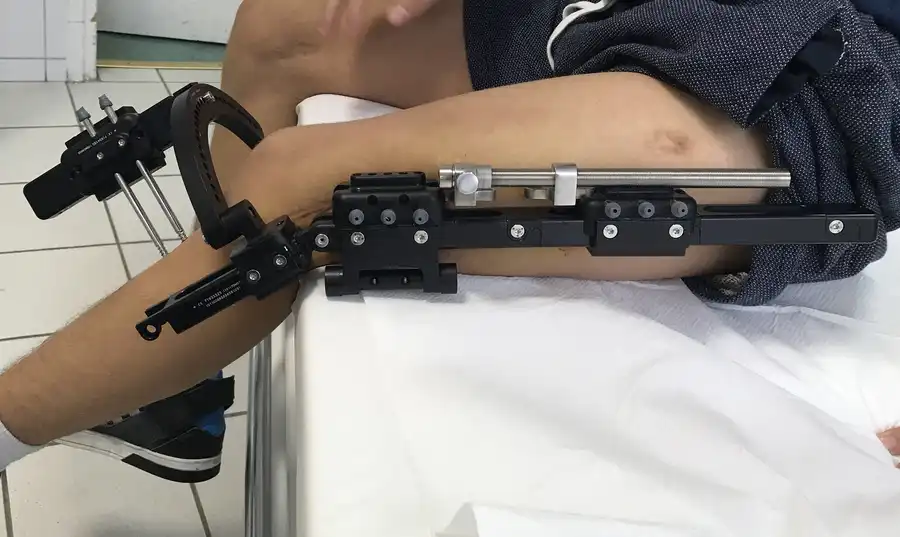
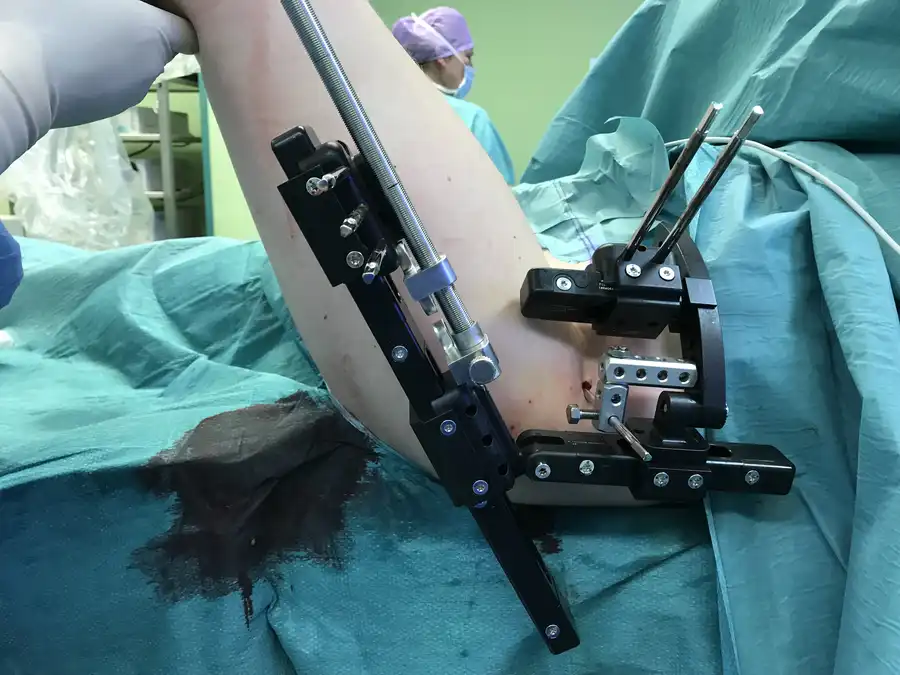
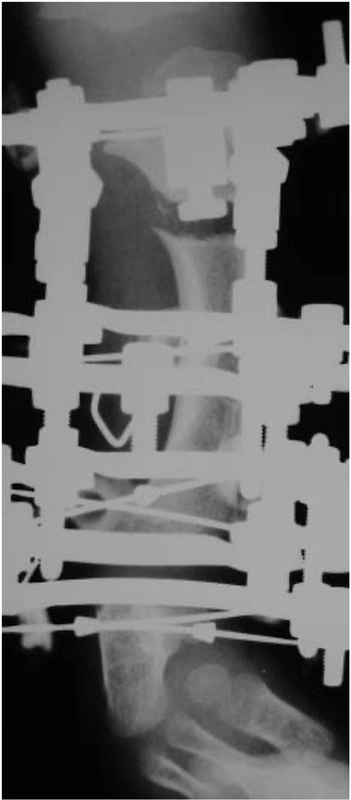
Modular Rail System
System umożliwia:
precyzyjne prowadzenie korekcji w wielu płaszczyznach, dynamiczne dostosowywanie ustawień w trakcie leczenia, stabilizację w przypadkach pourazowych oraz rozwojowych.
Zastosowanie rozwiązania pozwala na kontrolę procesu leczenia bez konieczności ponownego zabiegu chirurgicznego. Dzięki przemyślanej konstrukcji system wspiera rehabilitację, ograniczając ryzyko powikłań i poprawiając komfort pacjenta.